どうも。
KABOSUです。
今回も理学療法について書いていきます。
腰痛の場合、下肢に痺れを引き起こすことがあります。
この場合、坐骨神経の問題が関わっているわけですが、その坐骨神経に影響を与えるのが梨状筋になります。
梨状筋が問題で生じる坐骨神経領域の症状を梨状筋症候群と呼びます。
今回はこの梨状筋症候群の発症メカニズムや治療法について説明していきます。
1.梨状筋症候群とは?
梨状筋症候群とは、坐骨神経が骨盤出口部で何らかの原因によって梨状筋から圧迫や刺激を受けて殿部や坐骨神経支配域に疼痛を惹起する症候群であり、YeomanとLondによってその病態が報告され、その後Robinsonにより”piriformis syndrome”という病名が提唱されました。
【狭義の解釈】
梨状筋の肥大や瘢痕化、解剖学的破格など梨状筋そのものによる坐骨神経の圧迫が原因
【広義に解釈】
梨状筋だけでなく双子筋や内閉鎖筋による坐骨神経の絞扼、腫瘍病変、異常血管、人工股関節置換術後などさまざまな病態がある
2.梨状筋症候群の発生メカニズム
梨状筋症候群は基本的に梨状筋によって坐骨神経が圧迫され発症するものとされています。
梨状筋を含む股関節外旋筋のスパズムを考えるうえで、3つの問題に分けていくと理解しやすくなります。
その3つとは、以下の通りになります。
①梨状筋そのものの問題
②椎間関節の問題
③仙腸関節の問題
この3つにわけて以下に説明していきます。
①梨状筋そのものの問題
梨状筋と坐骨神経の解剖学的破格については、1938年のBeatonとAnsonの報告が広く知られています。
※破格とは、正常像から離れていてもそれが特に機能的な問題を生じない場合のことをいう
坐骨神経は通常は梨状筋の下方を通過しますが、BeatonとAnsonは高位で分岐した坐骨神経の頭側成分が梨状筋内を貫通する例や上方を通過する例など、その位置関係を6つに分類しています。
このように、梨状筋を通る坐骨神経の走行にはいくつかのパターンがあります。
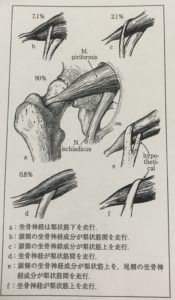
図:坐骨神経の走行パターン
坐骨神経の貫通例では、股関節内旋により梨状筋が伸長されることで坐骨神経が圧迫・障害され、逆に股関節外旋により、その絞扼が解除されます。
BeatonとAnsonのtype bの坐骨神経の頭側成分(主に腓骨神経成分)が、梨状筋間で絞扼される可能性が高いといわれています。
また、前述の坐骨神経と梨状筋の位置関係に破格が存在しない例での発症について、齋藤は2つのパターンを挙げています。
①上双子筋が通常よりも頭側の大坐骨孔側に付着し、梨状筋と同じ高さで併走することにより両筋の間隙が狭くなる場合
②坐骨孔の形態が円形ではなく楕円で小さく、相対的に梨状筋が大きいために大坐骨孔を占拠している場合
※その他、筋肥大による圧迫や外傷による坐骨神経の癒着などが挙げられます。
解剖学的破格や筋肥大などが認められても、股関節屈曲・内転・内旋位によって症状の再現を認めることがほとんどであるため、慢性的圧迫よりも動的因子が関与しています。
②椎間関節の問題
椎間関節は、脊髄神経後枝内側枝により支配されています。
内側枝の第一枝は隣接する椎間関節包の下部を支配し、第二枝は多裂筋を支配しています。
第三枝は、一つ下位の椎間関節包の上部を支配しています。
L4,L5から分枝する脊髄神経後枝内側枝に支配されているL5/Sの椎間関節に侵害刺激が生じると求心性インパルスが亢進し、内側枝を介して外旋筋にスパズムを生じさせる可能性があるとされています。
③仙腸関節の問題
仙腸関節の前方はL4・L5・S1神経前枝が支配し、後方はL5・S1・S2神経後枝外側枝が支配しています。
仙腸関節下1/3では、腰神経叢が仙骨と接しており、ここに骨棘があると坐骨神経が直接圧迫されますが、仙腸関節に侵害刺激が生じることでも、L5・S1・S2神経を介して梨状筋を含む外旋筋群にスパズムを生じさせて症状を呈す可能性があります。
3.梨状筋症候群と判断する際の注意点
梨状筋症候群と判断する際に、注意しなければならないことがあります。
それは、「腰部疾患の有無」です。
例えば、椎間板ヘルニアや脊柱管狭窄症などの場合も、下肢に痺れを出しますから、梨状筋症候群と同じような症状を呈します。
ですから、腰部疾患への評価を行い腰部からの問題ではないと判断された場合に初めて”梨状筋からの影響”を疑っていきます。
腰部疾患の場合は、多くは画像診断にて判断されます。
医療機関でヘルニアや狭窄症と診断された場合は、腰部からの影響が強いと言えるでしょう。
4.梨状筋症候群に対する理学療法の一例
梨状筋症候群に対する治療例として、以下の項目が挙げられます。
□消炎鎮痛薬の投与
□運動療法
□物理療法
□梨状筋あるいは坐骨神経ブロック
□ボツリヌス毒素の筋弛緩作用を利用した梨状筋注射
この中でも梨状筋症候群に対して運動療法を行うことは80%以上に有効とされており、梨状筋症候群に対する運動療法の意義は非常に高いものになっています。
そんな効果の高いと言われている運動療法の一部をご紹介します。
①梨状筋のストレッチ
まずは坐骨神経を圧迫しやすい梨状筋のストレッチを実施していきます。
梨状筋のスパズムが高い状態だと付近を通過する坐骨神経にも影響を及ぼします。
梨状筋のストレッチの方法は以下の通りです。
□仰向けになる
□ストレッチしたい側の股関節を屈曲させていく
□90°以上屈曲したら、そこから股関節を外旋させていく
□梨状筋のハリがあるかを確認しながらストレッチを行っていく
以上が梨状筋のストレッチ方法になります。
ちなみに、
梨状筋は股関節伸展位では、外旋作用があり、股関節屈曲位では内旋作用を担います。
このように梨状筋は股関節の屈曲角度が増加するにつれ作用が変化してきます。
そのため、梨状筋のストレッチを行う際は、股関節深屈曲+外旋位をとるようにし、梨状筋を引き伸ばしていきます。
②坐骨神経へのアプローチ(神経の滑走性改善)
梨状筋の緊張などにより、坐骨神経が圧迫され下肢に痺れが生じます。
この状態が長く続けば坐骨神経は圧迫され続けることにより、感受性が高まるようになります。
つまり軽い刺激で神経症状が出てしまうということです。
そのような感受性が高まった坐骨神経を落ち着かせていくために、梨状筋と坐骨神経幹の滑走性改善を図る必要があります。
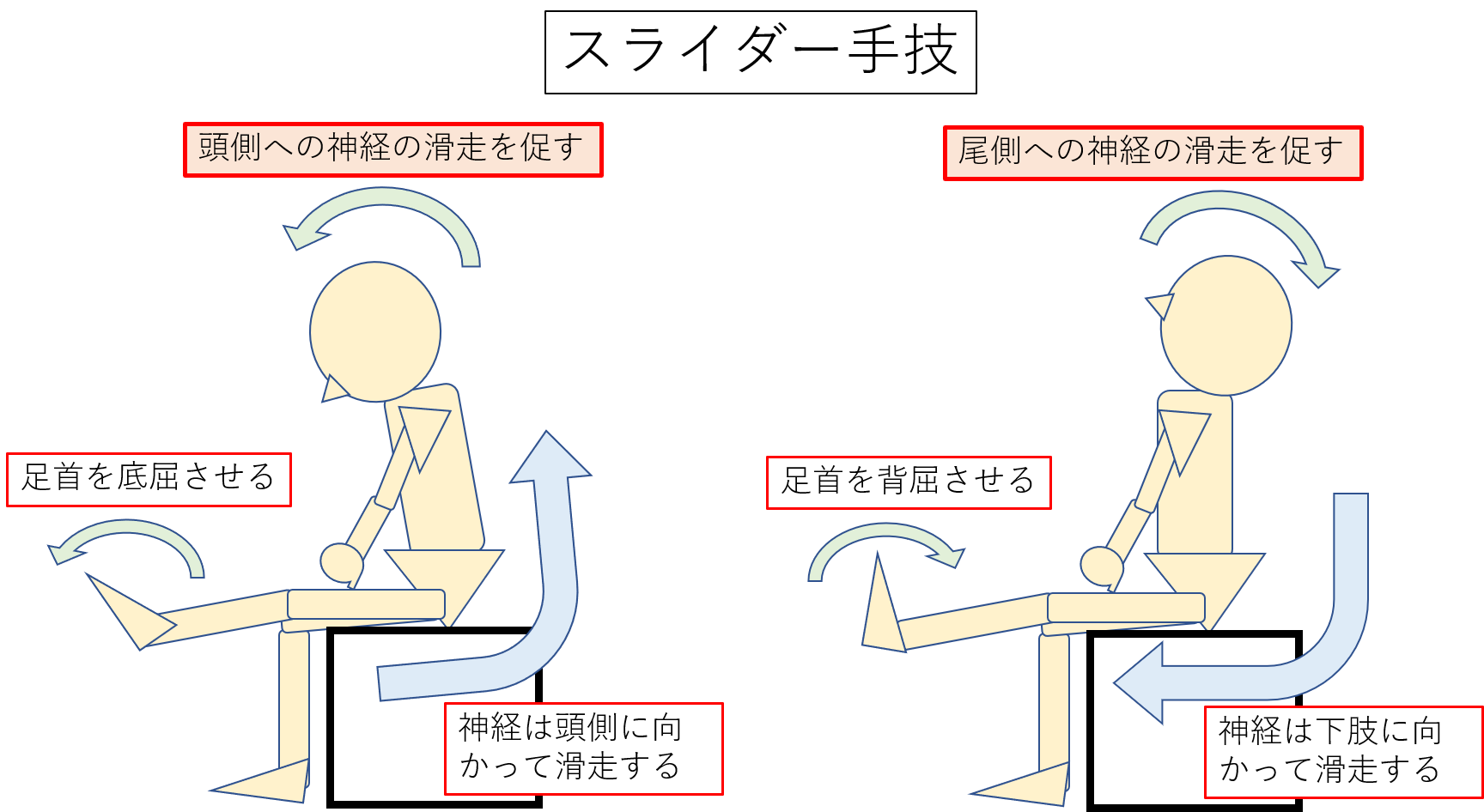
この場合、スライダーという手技を使います。
スライダーとは、一言でいえば「神経組織の滑走運動を起こす」手技になります。
以下に詳細を載せます。

図:スライダーの詳細
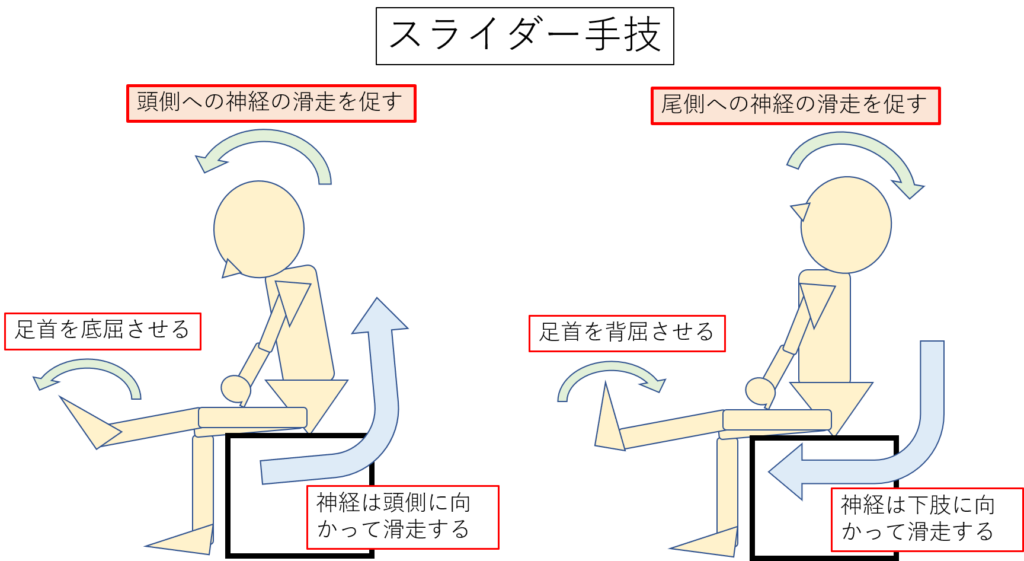
図:スライダー手技の方法
③動作指導
梨状筋症候群の再発予防を考える場合、梨状筋のスパズムを取り除き神経の滑走性を改善しても習慣化された悪い動作を再度行ってしまえば、当然ではありますが再発する可能性は高くなります。
そのため、以下の点に注意してみていく必要があります。
□Knee-in(梨状筋周囲の負荷増大が考えられる)
□骨盤のズレや反り腰(仙腸関節や椎間関節への負担増大が考えられる)
上記の点を機能的に改善図りながら、スクワットやランジ動作などで体幹と下肢の連動性や協調的な動きを学習させていきます。
ランジ動作・スクワットについての記事はこちらから。
~正しいスクワットで痛み改善~膝の痛みや腰の痛みにはスクワットが有効
機能的に改善がみられても、それが動作に反映されなければ何の意味もありません。
効果の持続や再発予防のためには、実動作への介入も重要になってきます。
5.まとめ
今回は、梨状筋症候群とはなんなのか?とその梨状筋症候群に対する運動療法をご紹介していきました。
梨状筋症候群もあくまで”症候群”であり、「病気」ではないため確定診断が付きにくい部分になります。
そのため、そういう症状を引き起こしているけどしっかり診断がついていないからそのまま我慢しているなんて例もあります。
その辺は理学療法士がしっかり判断できるようになると一つの強みになってくると思います。
そのためには、評価方法と判断基準をしっかり持つことが大切になります。
私自身も常に勉強して見落としがないように日々頑張っていきたいと思います。
それでは本日はこの辺で。
今回も最後までお読みいただきありがとうございました!!

コメント