Advocacy: Achieving Physician Competency
Journal of General Internal Medicine
Editorial First Online: 16 August 2019
久しぶりの論文紹介をしようとしましたが、当直明けでお疲れなので短めに。
JGIMのEditolialから興味深いテーマを紹介させていただきます。

アドボカシーってよく聞かれますが、どういうことか分かりますか?
日本語にすると「権利擁護」とかいいまして、もともと法律用語で「社会的弱者やマイノリティーの権利擁護・代弁」「社会環境による性差撤廃」「地球環境問題」など広域な分野での活動環境保護や人権保護などの分野で用いられることがありましたが、WHOの定義では「ある特定の健康目標やプログラムに対する政治的コミットメント、政策支援、社会的な受容や制度的支援を得ることを目的に行われる個人的及び社会的なアクションの総体」としており、個人の行動変容よりも政策や制度の変化に焦点がおかれています。
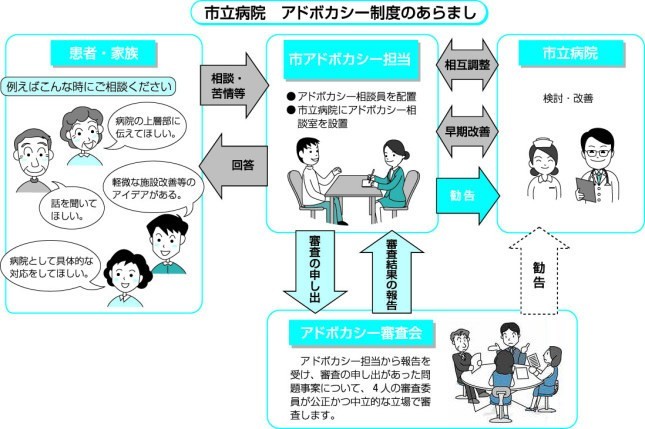
実際には子どもの権利や、認知症の患者さんの代理人が自己決定をサポートしたり患者さんや家族など弱い立場にある人の生命や権利、利益を擁護して代弁する時に用いられるようになりました。たとえば、この病院のHPを例にさせていただくと、患者さんや家族で病院に不満や疑問を言いづらい場合に、病院から独立した相談室を設置すると、患者さんの意見を適切な立場で聞いてくれることになるのです。
この論文は、後半が日本語なので非常に読みやすいと思います。
Advocacy for non-communicable disease prevention
—Building capacity in Japan (JJHEP,2016:24(2):102-109)
https://www.jstage.jst.go.jp/article/kenkokyoiku/24/2/24_102/_pdf/-char/ja

1999年の週間医学界新聞でも取り上げられていますので、とっくの昔に知っているよという方もいらっしゃるかもしれません。
http://www.igaku-shoin.co.jp/nwsppr/n1999dir/n2348dir/n2348_03.htm
そんなアドボカシー教育が卒後教育にも必要であるというお話ですです。
以下本文。(要点だけ知りたい方は、まとめが下にあります。)
全ての臨床医は患者との診療中に、患者のニーズを満たしきれないことがあります。例えば、薬のコストが急騰したために患者が処方箋を出していなかったり、喘息の子供をカビだらけの家に退院させたり、統合失調症の患者を安全な居場所ではないところに退院させるのです。レジデンシーでは、個々の患者のケアとアドボカシー(擁護)を学びますが、我々はいつになったら地域や患者の健康に悪い影響になる全身問題の解決策を提唱することを学ぶのでしょうか?
健康上のアウトカムのうち、直接的な臨床ケアで改善するのはわずか20%です。アドボカシーを通じて、臨床医師は他の80%に影響を与えることができます。たとえば、清潔な水と空気、必要なヘルスケアへのアクセス、手ごろな価格の住宅などのような、自分のコミュニティーの健康に影響を与える政策とプログラムの結果生じる社会経済的及び環境的条件などです。臨床医主導のアドボカシーの多くの例には、地域と健康に関する医学会コンソーシアムや#ThisIsOurLane運動などがあります。しかし、私たちの多くにとって、個々の患者の病気を治療し予防するという私たちの責任を果たすには、あまり時間がありません。バーンアウトは医療専門家の間で流行しています。これはおそらく、患者の健康に影響を及ぼす全身的または構造的な障壁に直面して無力だと感じるためです。さらに、我々の多くは患者の健康に影響する要因を満たすための知識、スキル、資源がありません。一方で多くの医師は市民志向であり、医学部では何らかの形でアドボカシーを行っていますが、ある調査ではレジデンシーの約25%しかアドボカシーを行っていませんでした。どのように我々は、自分たちの意図と行動の間のギャップを埋めるのでしょうか?
※#ThisIsOurLane — Firearm Safety as Health Care’s Highway N Engl J Med 2019; 380:405-407 https://www.nejm.org/doi/10.1056/NEJMp1815462
NEJMでも紹介された、銃規制を訴えるための医療関係者のハッシュタグの活動です。
Howellは卒後医学教育(GME)中のアドボカシートレーニングがその答えですと述べました。医学生向けに公開されたアドボカシーカリキュラムの初めての体系的レビューを実施し、著者は38の項目を特定し、各プログラムの教育内容と教育方法をまとめ、カリキュラム実施の共通のファシリテーターと障壁を特定しました。ここに含まれるカリキュラムの84%はプライマリケア関連の専門分野(特に小児科)からのものですが、ほとんどは全ての医学および外科の専門分野に適用できる有用なリソースです。レジデントのアドボカシーの訓練は、後でコミュニティーの関与とアドボカシースキルの高いレベルに関連付けられていることを示す以前の研究と一致して、すべてのレジデントに「アドボカシーの技術、知識、態度をみにつける」よう呼びかけます。我々は全てのレジデントがアドボカシーのスキルを身につけるよう呼びかけています(CME)
多くの専門医療団体には、米国医師会、米国小児科学会、ほか100以上の医師を含む専門的責任の中で、患者、診療、システム、人口レベルのアドボカシーが含まれています。いくつかの理由で同意します。第一には、自主性、自主規制、健康に関する主要な権威としての信頼の位置など、専門職に与えられる利益には、社会に対する相互的な義務が伴います。健康を改善するための制度および公共政策に影響を与えることにより、医師はこれらの社会的責任に対するコミットメントを示すことができます。さらに、医師の専門知識と患者のナラティブへのアクセスにより、患者に影響を与えるポリシーの人的影響を観察し、根本原因と必要な解決策を特定し、これらの問題を公の言説で提起する明確な資格が得られます。悪い健康結果をもたらすシステムとポリシーに取り組むことで、医師は自分の患者の健康結果に大きな影響を与えることができ、健康状態が悪い複雑で多因子的な要因に直面して頻繁に存在する無力感を軽減しています。健康の結果の80%を推進する上流要因との関わりは、効果的なヘルスケアの重要な部分であり、経済的ペナルティーのリスクを回避するために必要になります。アドボカシーはこれらの努力の自然な延長です。
臨床ケアと同様に、アドボカシーはチームスポーツです。患者のニーズを効果的かつ包括的に満たすために、多様な視点とスキルを持つ医療チームが医療チームが必要であるように、医師は患者、政治家、学者、活動家、その他の医療専門家と共に「アドボカシーチーム」のメンバーとして働くことができます。とりわけ、他の利害関係者と協力して提唱することにより、医師は単独で提唱するよりも多くを達成できます。アドボカシーにおける効果的なチームワークには、臨床チームベースのケアと同様に、専門職間のトレーニングが必要です。
アドボカシートレーニングをアメリカの大学院医学教育に組み込むには、アドボカシーの定義を拡大するために、米国卒後医学教育認定評議会(ACGME)を呼び出します。現在、ACGME共通プログラム要件では、すべてのレジデントが「質の高い患者ケアと最適な患者ケアシステム」および「患者システム内の患者」を擁護する能力を実証する必要があります。ACGMEは、すべてのアドボカシーは政治的ではないことを正しく理解しています。そして、診療所とヘルスシステムでアドボカシーによる変化をさせる意味の違いを理解しています。これらの要件には、人口の健康を改善し、外部からの健康格差を減らす努力も含まれるべきであると考えています。政策提言やコミュニティの関与などの取り組みを通じた医療システム。また、レジデンシーレビュー委員会(RRC)は、アドボカシーの指導や経験を提供するプログラムを要求する必要があります。Howellは、2001年にACGME小児RRCが地域の小児科と児童養護を含む少なくとも2つの外来教育ユニットを必要とし始めたことに留意しました。驚くことではないですが、これは小児レジデンシープログラム内でのアドボカシーカリキュラムの開発と採用を促進するように思われました。
専門学会はまた、アドボカシーにおける医師の能力を拡張する上で重要な役割を果たすことができます。American Academy of Pediatrics(AAP)は、Community Pediatrics Training Initiativeを創設しました。これは、アドボカシートレーニング助成金を提供し、カリキュラムの開発と採用を広めるために客員教授を支援します。他の専門団体もこのリードをたどり、専門に特化したトレーニングイニシアチブとツールキットを開発し、AAPのような経験豊富なピア専門組織を参考にできる可能性があります。多くのアドボカシースキルは専門分野全体で一般化できるため、米国医科大学協会のオープンアクセスジャーナルMedEdPORTAL(www.mededportal.orgなど)の臨床医教育者向けの電子プラットフォームに関するカリキュラムを共有しています。次世代の医師支持者を訓練するために使用する複数の専門分野の効果的なリソースの普及を触媒することができます。
アドボカシーの自立した文化を作ることのハードルについてのHowellらの懸念を共有します。有能なロールモデルとメンターが必要です。また、不正に立ち向かう準備はできているが、その方法がわからない忙しい研修生のための保護された時間も必要です。大学、保健システム、専門職協会、慈善団体は、カリキュラムの開発と展開、教員の育成と募集、およびアドボカシー関連の奨学金に必要なリソースを提供することで、先導しなければなりません。
もちろん、プログラムディレクターは、アドボカシーと他の教育目標のバランスを取る必要があります。これは、アドボカシー選択科目が、研究、品質改善、患者の安全、社会医学において他の非臨床選択科目の代わりになることを可能にすることで達成できます。あるいは、プロジェクトを文書化するためにアドボカシーポートフォリオなどの標準化された形式を使用して、コミュニティによる組織化とアドボカシーの取り組みを使用して、プログラムによる奨学金要件を満たすことができます。アドボカシー教育は万能ではありません。公開されたカリキュラム間での時間のコミットメントの異常な変動を示します。これは、広範な縦断グループプロジェクトや1か月のコースから半日ワークショップ、州議会議事堂への週末訪問、1週間の正午の会議に及びます。レジデンシーにおけるアドボカシー教育は、医学部で始まり、診療所に入った後もCMEを介して継続する学習の連続の一部であるべきです。そのため、GMEベースのアドボカシートレーニングは過度に負担がかかることも時間がかかることも必要ありません。
適切なツールが装備されていれば、医師は患者の健康の繁栄または失敗を引き起こすシステムと政策についての一般的な議論を伝え、形成し、推進するのに非常に効果的です。私たちの職業には、次世代の医師支持者を教育し準備する機会と義務があり、そのために必要なリソースを投入します。研修生に、試験室やベッドサイドでは解決できない全身的または構造的な問題によって引き起こされる健康上の問題を特定し、それらに立ち向かうスキルを身に付けるよう指導する必要があります。
まとめると
・健康上のアウトカムのうち直接的な臨床ケアで改善するのはわずか20%。アドボカシーで他の80%に影響を与えることができる。
・問題点は時間がかけられないこと。患者の健康に影響する要因を満たすための知識、スキル、資源がなく、構造的に限界だと思う事。バーンアウトの原因。
・医学部ではアドボカシーを行っていますが、レジデンシーの約25%しかアドボカシーを行っていない。
・どうやって身につけるかの答えは卒後医学教育(GME)中のアドボカシートレーニングである。
・アドボカシー教育プログラムの84%はプライマリケア関連からできている。
・医師は患者、政治家、学者、活動家、その他の医療専門家と共に「アドボカシーチーム」のメンバーとして働く必要があり、多職種連携の力も必要。
・専門に特化したトレーニングイニシアチブとツールキットを開発し、MedEdPORTAL(www.mededportal.orgなど)の臨床医教育者向けの電子プラットフォームに関するカリキュラムを共有している。
・ハードルは有能なロールモデルとメンターが必要なのと、また、研修生に保護された時間が必要であること。
・プログラムディレクターは、アドボカシーと他の教育目標のバランスを取る必要がある。
・アドボカシー選択科目が、研究、品質改善、患者の安全、社会医学において他の非臨床選択科目の代わりになる
・アドボカシーポートフォリオもある。
・医学部で始まり、診療所に入った後もCMEを介して継続する学習の連続の一部であるべきである。
アドボカシーについての教育が日本でも必須になってくると思います。医師が臨床のみで貢献できるのは患者の20%となると学ばない手はないですよね。
最後まで読んでいただきありがとうございました。