Solving the Diagnostic Challenge: A Patient-Centered Approach
Norbert Donner-Banzhoff, MD, MHSc
Ann Fam Med. 2018 Jul; 16(4): 353–358. doi: 10.1370/afm.2264 PMID: 29987086
この論文は最近の個人的な利用率No1の論文した。
ここ1か月で学生さんや研修医、専攻医からも「外来で診断がつけにくい場合にどのようにアプローチをしていいかわからない。」と質問をされて、この文献をよく紹介していました。
私自身、診断の達人というわけではありませんが、Inductive foragingやTriggered Routinesを活用するのもプライマリケアの得意領域なのかもしれないと思い、自分の診療を整理するためにもまとめておきます。
ちなみにPubMedで「Inductive foraging」で検索しても8件しかHitせず
最上位に来たのはドイツ語の急性腹症の診断に関する文献でした。
[Acute Abdominal Pain: Hospital Admission or Not - And What Happens Then?] - PubMed - NCBI
ドイツでもInductive foraging使うんですね。
ちなみに、2件目は今から紹介する文献ですが
残り6件のうち、4件はミツバチの研究とか重金属の研究が紹介されていまして、重要なのは以下の2件になります。
Donner-Banzhoff N: Med Decis Making. 2017 Jan;37(1):27-34. Epub 2016 Jun 14.
The Phenomenology of the Diagnostic Process: A Primary Care-Based Survey. - PubMed - NCBI
なおこれは北海道家庭医療学センターのブログでも紹介されています。
私の愚直な全訳ブログよりもきれいにまとまっています。見習いたいものです。
Donner-Banzhoff N:Eur J Gen Pract. 2014 Mar;20(1):69-73. doi: 10.3109/13814788.2013.805197. Epub 2013 Jul 1.
Inductive foraging: improving the diagnostic yield of primary care consultations. - PubMed - NCBI
ここで気づいたのですが
ドナー・バンゾフというドイツ人しかこの研究していないんじゃないのか?
と思えるほど、PubMed収載の論文はすべてこの先生からの報告です。
急性腹症の論文もドイツ語でしたが、ひょっとしてドイツ発祥だったのかもしれません。
そして今回紹介する文献は、そんなバンゾフ氏の2013年、2017年に次ぐ2018年に発表された最新版というわけです。どうでしょう?読みたくなってきましたでしょうか?
もう私はバンゾフのご尊顔を拝まずにはいられなくなり、さっそくググってしまいました。

ドイツ語のHPでしたが、マールブルク大学総合診療科の教授でした。
いやー雰囲気出てますね。
うっかり、バンゾフでPubMed検索したら151件もHitして
非特異的胸痛とか胸壁症候群の研究も熱心なようです。
えっ!この論文読んだことある!
これもバンゾフだったのか!感動!
さっぱり本題に入れずに論文サーフィンに溺れるところでした。
そんなバンゾフ教授の一番新しい論文をさっそく紹介します。
その前に、一応日本で誰かが先に紹介していたら無駄な努力に終わるので、確認してみると・・・。
このブログで7回に分けてガッツリ紹介されていましたので、その訳を参考にして紹介します。おかげで翻訳が大変楽でした。ありがとうございました。
診断上の難題を解き明かす:患者中心のアプローチ
要約
臨床上の問題を合意できるように説明することは、臨床医だけでなく患者にとっても重要です。閾値アプローチや仮説演繹モデルなど、臨床医がどのように診断に到達するかについての現在の理論は、総合診療における診断プロセスの正確に説明にはなっていません。総合診療で取り扱う問題空間は非常に広く、各疾患の事前確率は非常に低いため、診断プロセスを臨床医の鑑別診断リストにある特定の診断の検査に限定することは現実的ではありません。ここでは、特にInductive foraging:帰納的渉猟(しょうりょう:とは広くあちこち歩きまわって、さがし求めること、調査・研究などのために、たくさんの書物や文書を読みあさること。)と呼ばれるプロセスを介して、特定の方法で患者と臨床医がどのように協力するかについての新しいエビデンスが議論され、診断ルーチンを誘発する情報を引き出す可能性があります。診断上の難題を解き明かすことと、患者中心の診療は切り離して考えるべきではなく、これらは相乗的なものです。
キーワード:
clinical decision making(臨床上の意思決定), diagnosis, hypothetico-deductive reasoning(仮説演繹法), inductive foraging(帰納的渉猟), physicians, primary care, primary health care, threshold model(閾値モデル)
はじめに
フランス映画「かけがえのないもの」(トーマス・リルティ:Thomas Lilti監督のメデカン・ド・カンパーニュ:Médecin de Campagneとは田舎の医師という意味です)では、とある田舎の高齢の医師が健康上の理由で診療を放棄しなければならなくなり、患者を彼に代わる若い同僚に紹介していました。ある中年の患者は、最近発症した頭痛の治療を求めていました。若い医師はすぐに直接質問を引き継ぎ、部位や重症度、および随伴症状を突き止めようとします。しかし、この非常に的を絞った質問からは明確な状況は現れませんでした。高齢の医師は、患者が診察の最初に何かを言いたそうにしていたが、若い医師によって遮られたことに気づいていた。促されて、患者は糖尿病の新しい薬を始めたときに頭痛が始まったと語りだしました。
(個人的にはこの映画をシネメデュケーションに使いたいと思えるような素敵なエピソードです。ここをよく学生さんに紹介しています。)
Médecin de Campagne (François Cluzet) Bande Annonce
医師がどのように診断に到達するかは、多くの議論されてきましたが、実証的研究ははるかに少ないものでした。認知的課題は特にプライマリケアなどのジェネラリストのセッティングでは膨大です。しかし、これまでの理論では、医師がどのように対処するかを適切に説明していません。ここでは、プライマリケアの意思決定に関する最近のエビデンスに基づいた新しいアプローチを提案します。
はじめに、従来の診断プロセスの理論を確認し、プライマリケアの現場との適合性について説明します。そして、最近出てきたエビデンスに基づいて、ジェネラリストの診断プロセスの今までとは異なる概念化を提示します。
臨床上の意思決定に対する閾値アプローチ
1980年、ポーカーPaukerとカシラーKassirerは、診断の閾値モデルを提案しました。このモデルでは、医師がある疾患を想定している場合、実行されるアクションは、治療(あるいは検査、治療)閾値と診断(あるいは検査)閾値の2つの閾値に依存します(図1)。病気の確からしさが治療上の閾値を超えて上昇すると、医師は診断プロセスを終了し、行動を起こします。このアクションは治療かもしれませんが、状況によっては、紹介などの他の手段になる可能性があります。
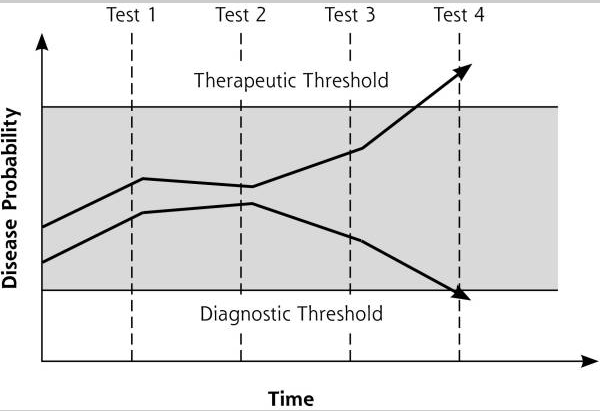
図1
診断プロセスの閾値モデル。
注:この図は、診断の意思決定の2つの例を示しています。網掛け部分は診断が不確実性な状態を表します。一番上の例は、最終的に上限を超えていること(治療閾値)を示しており、疾患の判定と治療または他の介入の開始を示しています。下の例は、最終的に下の境界(診断閾値)を超えていることを示しており、疾患の除外を示しています。
一方、病気の確率が診断の閾値を下回る場合、医師は病気が存在しないと見なし、その診断の確認または除外に関連するデータの収集を終了します。疾患の確からしさが診断閾値と治療閾値の間にある限り、治療閾値を上回って(疾患があると仮定する)、または診断閾値を下回る(疾患がないとみなされる)としてケースが解決されるまで、さらなる診断・検査が正当化されます。
診断閾値と治療閾値が設定される水準の設定に影響を与える要因には、疾患の重症度、および検査や治療の利点と有害性が含まれます。閾値を計算する他の正式なモデルが提案されています。これらには、数字で表されるだけでなく記述的にもあらわされます。後者の閾値モデルは、医師が診断プロセスを自分の価値観、または患者の価値観(こちらのほうが望ましいが難しい)に沿うために役立つ場合に適用されます。
閾値モデルには直感的な魅力がありますが、プライマリケアの最近の研究では、特定の仮説に狙いをつけた検査(演繹的検査)がみられた診断エピソードは40%未満であるといわれています。特定の疾患仮説に的を絞らない戦略はより一般的であり、仮説に基づく検査よりも多くの診断的手がかりを獲得します。すべての臨床で出会うすべての患者が疾患の確からしさが2つのしきい値の1つを超えて、診断が決定するという結果になるわけではありません。医師は深刻な急性疾患が除外されると、臨待機戦略(経過観察)を使用します。最後に、閾値モデルは医師に焦点を合わせています。つまりこの見方では、患者は完全に受動的な立場にいます。この見解は、患者が臨床上の(診断に関する)意思決定に積極的に関与していることを示す実証研究と矛盾しています。
臨床上の問題空間の環境特性
閾値アプローチは、臨床上の問題空間(clinical problem space)が明確に境界付けられ、大部分が特定可能な疾患で満たされていることを前提としています。ただし、この仮定はプライマリケアには当てはまりません。ここでは、問題空間はほとんど無限であり、ほとんど未分化であり、重篤で特定の病気の有病率は低い。たとえば、胸痛を呈する患者の間でも、急性冠症候群を患うのは1.5%から3.5%のみです。同様に、腹痛の症例で腫瘍性疾患によって引き起こされるのはわずか1%です。肺塞栓症、解離性大動脈瘤、および他の多くの生命を脅かす状態は、プライマリケアレベルで定量化することもできないほどまれです。これらの疾患の確からしさを診断閾値に設定すると、妥当な診断しきい値を下回っています。言い換えれば、閾値モデルをそのまま適応すると、診察の最初に深刻な病気のほとんどが除外されてしまうのです!
エビデンスに基づいた医療の一般的な原則に、病気を除外するためには、感度の高い検査が好ましい(sn-out)というものがあります。ただし、有病率が低い状況では、検査後に疾患が存在する可能性、つまり疾患の陰性的中率は常に小さい。非常に高感度のテストでさえ、この低い確率を有効に修正しません。たとえば、プライマリケアで胸痛を示す患者では、急性冠症候群の有病率は約2.5%です。患者がかなり若く(女性の場合は65歳未満、男性の場合は55歳未満)、胸の圧迫感や圧迫感がない場合、可能性は0.26%に低下します。しかし、既知の冠状動脈性心臓病や緊急往診の依頼などの陽性所見があると、確からしさは臨床的意義のある42%に上昇し、診断閾値を上回っています。言い換えれば、有病率が低い場合、高感度検査は多くの場合有益ではありません。
この状況は、閾値モデルがある仮定、つまり診断プロセスの開始時点で疾患の確からしさは診断閾値と治療閾値の間にあるという過程にそぐわないことになります。では、そもそもプライマリケア医はどのようにして最初から確からしさが診断閾値を上回っている病気の診断にたどり着くのでしょうか?
医師は潜在的に深刻な状態を多数除外する必要があるため、この難題は非常に厄介です。さらに、プライマリケアでは漠然とした症状が多く、いくつかの異なる説明が可能である一方でそれぞれの蓋然性は非常に低い。最後に、臨床的に重要な健康上の問題は、従来の疾患カテゴリーでは捉えることができません。
空間を検索する
医師が実際に行うこと、特に患者との出会いの初期には、新しいやり方が必要です。この広大な問題空間を医師が最初に検索し、ここで患者が主導的な役割を果たすことを提案します。
帰納的渉猟inductive foragingと誘発されるルーチンtriggered routine
282のプライマリケア相談と163の診断エピソードの分析により、特定の仮説の定式化に先行することが示されているinductive foragingと呼ばれるプロセスが特定されました。このプロセスは、最初に患者に自分の問題を語るよう促すというものである。多くの場合、この語りは、その後の主訴として記録される内容とは大きく異なります。患者が同時に語るものは随伴症状、機能的関連、そしてしばしば彼らなりの説明や懸念に言及します。もし患者が邪魔されずに語り続けることができれば、患者が症状や問題を自分が知覚した通りに医師に伝え、問題空間の探索を誘導供することになります。
例を挙げると、疲労と抑うつのある63歳の男性が、最近のシャツのボタンがかけにくいと語ることで、早期のパーキンソン病のヒントを提供しています。67歳の退職した配管工は、ここ最近よくせき込むと話しました。肺活量検査を検査するかどうかを考えていると、私は彼が地元のブラスバンドでチューバを定期的に演奏していると以前話をしていたことを思い出し、彼の肺機能は問題ないだろうと安心します。
無限といってよい問題空間を背景に、医師が直接かつクローズドな質問をする探索は、ジェネラリストの設定ではほとんど現実的ではありません。一度患者の話の腰を折ってしまうと、患者は多くの場合、受動モードに切り替わり、医師が思いつく範囲内の問題に関連する質問にのみ答えるようになってしまいます。この種の早期閉鎖の後、重要で予期しないポイントを見逃す可能性があることは明らかです。どんな顛末を迎えるかは、薬物誘発性頭痛に関する事例をみれば明らかです。あの若い医師が薬物の有害事象という仮説に自力でたどり着く可能性は低く、たどり着くとしたら長い質問とあれこれ悩んだ後にのみ到着したであろう。患者に病像を話すのに十分な時間を最初に確保し、積極的傾聴により患者の話を促すことは、患者にやさしいというだけでなく、診断を豊かにし診察の有効性を高めることにもつながります。
患者の助けを得て問題空間が定義された後に、医師はその限られた領域を直接的な質問によって探索します。しかし、この探索は特定の仮説に従うものではなく、誘発されるルーチン(triggered routine)と呼ばれるプロセスを探索します(図2)。例えば、嘔吐を訴える患者は腹痛と排便について尋ねます。冒頭の若い医師が患者に頭痛の性状について質問するのもこの一例です。帰納的渉猟inductive foragingと誘発されるルーチンtriggered routineは、明確な仮説を必要としません。仮説をあまりに早期に検証するのは、重要な情報が失われる可能性があるため、ともすれば有害です。以前の調査で示されているように、これらの探索的戦略は十分な情報が得られるため、特定の診断仮説が必要な診療は全体の半分未満でした。この残りの少数派についてのみ、プライマリーケア医は、Elsteinらによる独創的に富む研究に端を発する仮説演繹モデルが提唱するような特定の診断仮説によって導かれる追加データを収集する必要があります。

図2
診断タスクの問題空間
注:顕著な幾何学的形態が異常で関連性のある所見(症状)を示す問題空間です。通常は、患者の訴えによるinductive foragingによって識別されます。矢印は、triggered routineによって探索される、影付きの限られた問題領域を指します。
診断の仮説演繹モデル
仮説演繹モデルは、医学における診断推論理論として今でも支配的な理論です。このモデルによると、患者との出会った初期の段階で、医師は可能性のある説明(仮説)がいくつか浮かびます。これらの仮説に従い、確定または除外を目的としたさらなるデータ収集が行われます。このモデルは、導入された当時は画期的でしたが、標準化された模擬患者を評価する一方で、病院勤務医が自らの推論を省察する様子(思考発話)を観察することに基づいていました。しかし、このセッティングでは、実際のプライマリケア患者よりも特定の仮説を想起する可能性が高くなる。というのもプライマリケアでは患者の症状を医学生物学的枠組みの範疇で十分に説明できないことが多いのである。
確認バイアスか、合理的反証戦略か
臨床推論の誤ちに関する文献では、診断エラーの原因として確認バイアスが頻繁に言及されています。このバイアスの影響を受けると、医師は自分が抱いている仮説を確かなものとする情報のみを探し集め、矛盾する結果を無視してしまうことになる。ただし、広い問題空間を探索する必要がある場合は、疾患の存在を示す証拠に注目するという本来なら批判される行為こそが理にかなった戦略になります。
上記で示唆したように、プライマリケア診断は、深刻な状態を除外できるという前提から始まります。診療の間に、この仮定をもとに、特定の疾患が存在する場合、さらなる検査につながることを示唆する所見を探索することにより、重要なテストが行われ、もし所見があればさらに追及をしていきます。言い換えれば、医師は反証戦略を用いて、上記の通り問題空間を探索します。この早期段階では、陰性所見の確認に労力を使うことはありません。なぜなら、陰性所見がもたらす情報はあまりないからです。したがって、疾患の有病率が低い限り、医師は示唆的な陽性所見を探求するのは至極当然のことです。特定の診断の可能性がその方向を指し示す所見によってその疾患の可能性が高くなってからでなければ陰性所見は意味をなしません。
このプロセスでは、医師は特定の疾患と病理学的所見(症状、徴候、検査異常など)が50%よりもはるかに少ない頻度で発生するという事実を利用します。疾患が存在しないという当初の仮説に反して、医師は特定の疾患を示唆する所見を求めて問題空間を探索します。この段階では特異性の高い診断基準が特に役立つのは明らかです。もしそのような診断基準が満たされている場合、高い確率で疾患が存在することになります。このような基準が存在するからといって、ほかの特定の病気にも特異的であることを必ずしも意味しません。プライマリケア医は、多数の病気を管理しやすいように疾患をグループ化します(例:「厄介な難解なウイルス」というように)。所見があることで探索を深める価値のある領域がわかるなら、その所見は有用です。呼吸器感染症の患者が呼吸困難の症状に言及していると、良性で自己制限的な疾患だろうという第一印象を翻して、新しい探索が行われるでしょう。こうして狭まった問題空間には、肺炎、閉塞性肺疾患、またはうっ血性心不全が含まれる場合があります。「レッドフラグ」の概念は、特定の仮説を必ずしも念頭に置かずに問題空間を探索するという考え方に近いです。何かが合わない、何かがおかしいという奇妙な印象も同様に役立ちます。
患者の関与を必要とする適応戦略
特定の兆候が仮に複数なかったとしても、関連疾患が十分除外できるわけではなく、そのためには問題空間の帰納的かつ協調的に徹底して探索することによってのみ除外できます(図2)。そのためには、堂々といつもと違うことや、心配していることをすべて話すだけの、またはその両方のすべてのことに言及するのに十分な時間と動機が患者にあることが不可欠です。威圧的な態度で業務をしていたり、inductive foragingで患者の治療を早期で遮断する医師は望みが薄いです。薬物誘発性頭痛の入門例が示すように、そのような医師は症状を説明できるあらゆる仮説の想起と関連情報の収集をすべて自分で行わなくてはならないため、重要な所見や仮説がどうしても見逃されてしまいます。したがって、診断プロセスの精度は、臨床医と患者の関係の質に大きく依存します。ここで述べた最初の病歴聴取と診察のアプローチは、画像検査や侵襲的検査などにおけるshared decision makingにも活用できる可能性があります。
人間は、自分の認知戦略をおかれている環境と手を付けている業務に適応させます。Elsteinらの独創的な研究に参加していた医師は、演者が演じた症例や紙に記載された事例が明確な正解があるものと考えていたに違いありません。実際にはそうではなく、医師は潜在的に無限の問題空間(上記)の別の課題に直面し、患者の所見も多様かつ曖昧で、医学的に説明がつかないことが多い。問題空間が十分狭くなったものの関連情報がまだ見つかっていない段階になって初めて、医師は戦略を仮説演繹法に切り替えます。
上記の現象学は、医学的診断に関連するほかのプロセス(直観、経験則、パターン認識)を除外するものではない。医師が適切な症状および徴候をすべて把握しているときに有効に働きます。inductive foragingは、不適当な結論に勇んでたどり着いてしまうことを防ぐことができます。
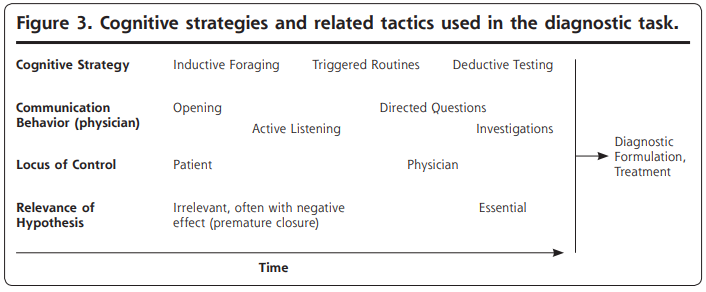
患者と医師が協働して問題空間を探索することが、プライマリケアの診断プロセスの現象学を描写するのに最も適当です(図3は、関連する戦術と潜在的なピットフォールを示しています)。この協働的探索のモデルは、以前に定式化された理論、特に閾値モデルと仮説演繹モデルに対しての批判に応えるものです。関連データの大半はプライマリケアから得られたものですが、このモデルは複数の疾患が関心の対象となっている臨床セッティングであれば、いかなる場合でも適用できると考えています。
結論:患者中心は割に合う!
患者中心性は良質な家庭医療に不可欠な重要な特徴であるとの主張は説得力があります。特にマクウィニーとスチュワートとその同僚によっての言説がとりわけ有名です。しかし、患者中心性は、これまで一般的に浸透しているわけではなく、傾聴の欠如は医師の行動に対する批判の的としてもっともよくある部類のものである。効果的な関係性を構築することと、診断を行うことは、しばしば別のスキルと見なされがちですが、これらのタスクは相乗的であることを強調したい。効率的な診断は、患者の貢献なしに達成することは非常に困難です。診断的探索が行われるたびに、臨床上の問題空間内での新しい協働的適応が起こります。自己の利益と最終的に時間節約になることがわかれば、すべてのプライマリケアのジェネラリストは、患者を早期の協働調査に巻き込むようになるはずであり、私と同僚はそれをinductive foragingと呼んでいます。医師がどのように診断に到達するかについてのこの説明は、プライマリケア診療に活気を与える以下の重要なメッセージに要約できます(表1)
表1
プライマリケアの診断プロセスに関する重要なメッセージ
•ジェネラリストの設定では、考えられる問題(診断)の問題空間はほぼ無限です。
•最近の研究では、すでに確立された描写とモデルは、医師が診断に到達するために行うことを適切に把握していないことが示唆されています。
•inductive foragingおよびtriggered routineによる問題空間の検索は、ジェネラリストの設定に適応できる診断戦略として提唱されています。
•患者は、上記の協働的プロセスにおいて主導的な役割を果たします。
うっかり超大作を作ってしまいましたが、これで学生・研修医指導がはかどりそうです。最後まで読んでいただきありがとうございました。