診察時に医師が行う徒手検査にはいくつか種類があります
医師は、診察室にあなたが入室した時から、
あなたが普段どんな歩き方をしているのか観察しています。
医師に向き合って立ち、医師がお尻部分の両横を支えた姿勢で
ゆっくりとその場足踏みをさせる場合があります。
これは、骨盤がどれくらい傾いているかをチェックしています。
股関節患者の骨盤の傾きの特徴現象に
① トレンデレンブルク現象
② デュシェンヌ現象
というのがあります。
①は、悪い方の足で片足立ちをした時に、骨盤を水平に保てず
良い方の側の骨盤が下がる現象です。
②は、①のように骨盤が傾かないように
悪い方の足に体重を乗せてバランスを取ろうとするため
良い方側の骨盤が上がります。
いずれの場合も、足を外側に開く筋力の低下が原因です。
次にベッドに仰向けに寝るように指示されます。
まず、脚長差と大腿周径のチェックを行います。
脚長差とは、ずばり足の長さなのですが
これには、「真の脚長差」と「見かけの脚長差」というのがあります。
脚長差とは、骨盤の上部で前側に突き出ている
上前腸骨棘(じょうぜんちょうこつきょく)という部分から
足首の内側のくるぶしまでの長さのこと を言います。
患者さんの中には、この数値が少なくて
えっ?と感じる方が多いと思います。
自分的にはもっと長さが違うのでは?と感じるのです。
この部分の測定では、骨盤の傾きの影響は受けないので
「真の脚長差」を得ることができます。
つまり、骨盤の傾き数値は含まれていない のです。
私の場合、真の脚長差は2センチ以内でしたが
骨盤が2センチ傾いているので
「見かけの脚長差」は、4センチになるというわけです。
大腿周径も測る場所は決まっていて
膝のお皿の上部分から、10~15センチのところ に印をつけて
左右とも測ります。
悪い方の足の周径は筋力低下のため小さくなるので、
日頃、どれくらい悪い足を庇って歩いているかがわかります。
次に股関節の具体的な動きのチェック=可動域
のチェックを行います。
これは、股関節のしくみ その2 で示した6つの動きのチェックで、
分度器と定規が一緒になったようなゴニオメーターという
計測器で測ります。
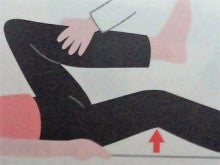
① 屈曲・伸展のチェック
医師が悪い方の足の脛の部分を持って、
股関節と膝関節を同時に曲げます。
ちょうど膝頭を顔に近づける感じです。
伸展は良い方の足を最大限に屈曲させたときの
伸ばした悪い方の足の状態をチェックすることでわかります。
この時に、悪い方の側の膝が浮くようであれば、股関節に伸展制限がある と
いうことを示します。これをトーマステストと呼びます。
② 外転・内転のチェック
足が外側へどれだけ開くか、内側へどれだけ入るか を調べます。
骨盤も一緒に動くため、脚長差を測定するときの起点である
上前腸骨棘の外側にゴニオメーターを固定させて測ります。
③外旋・内旋のチェック
これは医師によってやり方が違いますが
私の主治医はうつぶせでチェックします。
うつぶせで膝を90度曲げた状態で、
ふくらはぎを医師が持って、内側に倒します。
このとき、大腿の前面がどれだけ、傾くかをチェックするのが外旋。
反対に、外側へ倒してチェックするのが内旋となります。
仰向けや座位で行う医師も居られますが
要は太腿がどれだけひねられているかをチェックしています。
この他、あぐら姿勢を取って、痛みが出るかどうか の
チェックを行います
これを、パトリックテスト と呼びます。
以上が、診察室で行う医師の徒手検査です。
これに患者さんからの訴えを合わせて
診断をつけていきます。
>