Last Updated on 2022年11月26日 by 村上志歩美
がん性疼痛に悩むのは、まず痛みを感じている患者さんですが、医療者も悩むことがあります。なぜ痛みを感じていない医療者が悩むのでしょう?

あの患者さん痛いって言うけど本当は痛くないと思う。
だって痛いって言うわりに平気で歩き回ってるもん。
痛くなさそうなのに痛み止めを渡していいのかな?
医療者はときに、患者さんの痛みの訴えを信じられなくなることもあるかもしれません。それはなぜかというと、いつの間にか看護師は、患者さんの主観ではなく、看護師自身の主観で痛みの有無を捉えようとしているからです。
がん性疼痛を勉強するならば、まずは痛みの定義をしっかりと押さえておかなければなりません。
痛みは、実際の組織損傷もしくは組織損傷が起こりうる状態に付随する、あるいはそれに似た感覚かつ情動の不快な体験と定義されています(※痛みの定義は41年ぶりに改訂されました)
(日本疼痛学会 2020.7.25)
痛みとは、痛みを感じている人の主観的な情報に頼らざるを得ないため、医療者は患者さんの訴えにしっかりと耳を傾け、患者さんが痛いと訴えれば【痛みがある】と評価します。つまり、医療者は患者さんの痛みに関する情報をフラットな状態で聴取しなければなりません。そこに医療者の感情は一切関係ないと思ってください。バイタルサインに変動がないからといって、痛みがないと評価するのは間違っています。
例えば私たち人間は、ときどき頭痛があったり、生理痛があったりと痛みを感じることがあります。ですが、社会生活を送る上で(特に仕事中など誰かと関わりがある場面において)は、痛みを隠そうとすることは誰にでもあると思います。それは、相手に心配をかけたくないという気持ちや仕事中に誰かに悟られたくないという気持ちの表れであったりします。私たち看護師も、痛みを堪えずに堂々と表情や声色、言葉で「痛い」と表現しながら、痛々しそうに患者さんと関わるようなことはしません。そこはプロフェッショナルとして、わきまえていますよね。病気に苦しむ患者さんに心配をかけたり、気を遣わせてはいけませんから。つまり、痛みの表現をしない場合にだって、痛みを抱えていることはあるということです。
がんの痛みには様々な原因があります。
同じがん性疼痛でも侵害受容性疼痛(体性痛・内臓痛)や神経障害性疼痛といった痛みの種類によって痛みの感じ方や発生する原因、治療方法が異なります。
改めて勉強をしたい方はこちら▼
患者さんの痛みの表現にこそ、治療方針を決定するのに重要な情報が含まれています。痛みの原因によって、特徴的な痛みの感じ方があるため、患者さんの言葉は痛みの原因を特定するのに役立ちます。
痛みの訴えをしっかりと聴くことの重要性はおわかりいただけたと思います。
今回は、痛みの評価方法についてご説明します。

この記事を読むと、痛みの評価ツールを知ることができます。
そして、患者さんが評価ツールを適切に用いることで、患者さん自身が
鎮痛剤を使用するタイミングを決めるのに役立てることができるようになります。
Numerical Rating Scale(NRS)
日本の医療現場で最もよく使われるツールの一つが、このNRS(エヌアールエス)です。
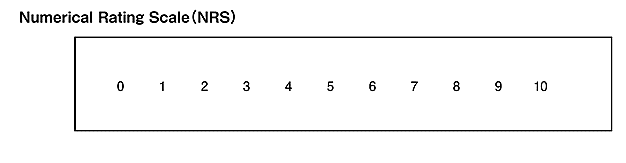

痛みがないときを0点、一番痛いときを10点とすると
今の痛みは何点くらいありますか?
痛む部位ごとにすべて教えてください。
ここで注意したいのは、痛みの部位が1カ所とは限りませんが、医療者に尋ねられると患者さんは一番痛い部位に関する返答だけに絞って返答する場合があります。がん患者さんの痛みは複雑であり、疼痛部位が複数に及ぶ場合も考慮し、必ず痛みがある部位すべての点数を尋ねるようにしましょう。NRSに限らず、他のツールでも痛みの部位を医療者側の憶測で限定してしまうことがないよう配慮しましょう。
https://www.jspm.ne.jp/files/guideline/pain_2020/02_02.pdfNRSは、0~10までの11段階で痛みの強さを表現します。痛みがないときを0、最も痛いときを10として患者さんに点数を付けてもらう方法です。1~3を軽度、4~6を中等度、7~10を高度と考えられていますが、患者さんによって表現は異なるため、軽度~高度という分類に捕らわれすぎないよう注意が必要です。何によって痛みの点数が変動するのかを追うことが大事です。例えば、動作時や動作後に点数が上がったり、鎮痛剤を使用すると点数が下がるかなど、何かのきっかけで痛みが増減しないかを評価しましょう。はじめは痛みを点数化することは患者さんには難しい場合がありますが、慣れるととても治療計画を立てるのに役立ちます。

痛みが6点になったら痛み止めを飲むようにしてる。
薬を飲んだら痛みが2点くらいまで下がるよ。
患者さんが治療に積極的に参入することが一番ですよね。「点数なんかわかんない。とにかくなんとか痛みをなくして」という要望には、長期的に治療をするとなると少し難しくなります。治療にどの程度効果があるのか、もしくは効果がないのかを評価できないと次の手が考えづらいものです。

私は動くと10点になるから、3点くらいであっても
動く前に痛み止めを飲んでおくようにしてるよ。
そしたら動いたときも痛みが5点くらいで済むの。
また、患者さん自身も痛みを数値化することで、自分の痛みの傾向を客観的に判断することができるようになり、患者さん自身が痛みを自分でコントロールしているという自信に繋がります。
Visual Analogue Scale(VAS)
VAS(バス)は10cmの線の左端を「全く痛みがない」、右端を「最悪の痛み」とした場合、患者さんが感じている痛みはどの程度か印をつけてもらう方法です。
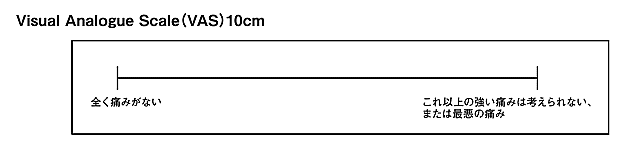
NRSと似ていますね。点数で表すか、印を付けるかの違いです。VASはこの10cmの紙と筆記用具が必要ですから、患者さんが痛みを自分で数値化して他者に伝えられる場合は、NRSが活用しやすいし手っ取り早いかもしれません。痛みの程度を知りたいときに口頭で尋ねるだけですから。

点数を聞かれても表現しづらいんだよね。
他に何か方法はないの?
とはいえ、点数にするのは難しいと言われる患者さんも一定数いらっしゃいます。そんなときにはVASの方が印が付けやすい気がしますね。
Verbal Rating Scale(VRS)
VRS(ブイアールエス)は、数値ではなく、少し痛いやかなり痛いなどの言葉に当てはめて痛みの程度を表現する方法です。
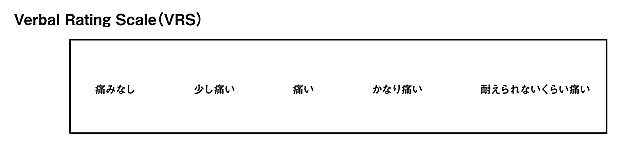
点数で表現(NRSの使用)ができなかったり、筆記用具等が手元になくVASを使用できない場合は有用ですね。ですが、こちらも程度を示すのが難しいと考えられる患者さんもいます。人によっては、痛い~耐えられないくらい痛いの分類が難しいこともあります。
Faces Pain Scale(FPS)
Faces Pain Scale(フェイススケール)は、表情で自分の痛みの程度がどの程度が表現する方法です。3歳以上の小児や痛みを数値化できない認知機能が低下した患者さんにも使用されることがあります。


今は『にっこり』
NRSやVAS、VRSに比べると、表情を選択するので簡単に感じるかもしれませんが、そのときの気分によっても左右されてしまうことが懸念されるので、適切に評価できるかどうかという点では、いくらか不安がありますね。
pain assessment in advanced dementia(PAINAD)スケール
PAINADは、比較的新しいツールなのであまり認知・使用されていないと思います。このツールの売りは何かというと、認知症患者さんの疼痛評価に役立つということです。
5つの項目を0~2点で評価します。0点~10点で点数が高いほど苦痛があると考え、1~3を軽度、4~6を中等度、7~10を高度の痛みがあると評価します。


うううぅぅ・・・
認知症患者さんは、点数で表現したり言語で表現することがとても難しいんですよね。ですが、痛みを表現しないからといって、痛みを感じていないわけではありません。
しつこいようですが、痛みの定義をもう一度押さえておきましょう!
痛みは、実際の組織損傷もしくは組織損傷が起こりうる状態に付随する、あるいはそれに似た感覚かつ情動の不快な体験と定義されています(※痛みの定義は41年ぶりに改訂されました)
(日本疼痛学会 2020.7.25)
疼痛評価をするときには、患者さんの言葉だけでなくボディランゲージを含めて評価することがとても大切です。例えば、意識レベルが低下している患者さんであっても、痛みがあるときは眉間に皺を寄せて苦悶表情があることがあります。穏やかな表情で過ごせているのか、注意して観察しましょう。
まとめ
がん性疼痛の評価ツールはいくつかありますが、有名なものはNRS、VAS、VRS、フェイススケールがあります。特に使用しやすいのはNRSだろうと言われています。ツールの活用はもちろんですが、一番痛い部位に限定することがないように注意しましょう。

痛む部位ごとにすべて教えてください。
まずは、一番痛いところはどこですか?
痛みがある部位をすべて把握しなければなりません。
また、認知症患者さんに特化したツールとしては、PAINADスケールがあります。痛みは、言葉で表現しなくても存在しているかもしれないと思って患者さんを観察しなければ、自分で訴えられない患者さんの痛みは評価ができません。
そして、忘れてはいけないのが、一度痛みの有無を聞いて満足してはいけないということです。痛みが何によって増強するのか、軽減するのか、継続して痛みの評価していかなければなりません。
いかがでしたか?がん性疼痛の評価ツールを知り、適切に活用することで、患者さんの痛みの増減を知る手助けになりますよね。そして、痛みがあると判断した場合は、適切な鎮痛剤を使用して除痛を図ることができるようになります。
参考になったら幸いです。
痛みの種類についても理解を深めることで、疼痛コントロールがうまくいきます。
参考までにどうぞ▼
コミュニケーションスキルも必要です。
参考にどうぞ▼



![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/2d2d2642.9862f44e.2d2d2643.5eeedb8a/?me_id=1213310&item_id=20035866&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F2025%2F9784307102025.jpg%3F_ex%3D128x128&s=128x128&t=picttext)



コメント